Aspirina em baixas doses pode aumentar o risco de mortalidade por câncer

Por anos, a aspirina de baixa dose teve um status meio “mítico” na prevenção: coração, vasos e até câncer. Só que a ciência está colocando esse hábito no lugar certo. Um estudo publicado na JAMA Oncology (usando dados do grande ensaio ASPREE) mostrou um recado bem direto para idosos saudáveis: tomar aspirina todo dia não reduziu a incidência de câncer e, no período observado, esteve associada a maior mortalidade por câncer. O que foi o ASPREE, na prática Estamos falando de um ensaio clínico com ~19 mil pessoas, na Austrália e nos EUA, em geral com 70+ anos (com algumas inclusões a partir de 65 em grupos específicos), acompanhadas por anos, comparando aspirina 100 mg/dia vs placebo. No seguimento analisado, a aspirina: “Mas aspirina não era ‘boa’ contra câncer?” A história é mais sutil. Parte dos estudos antigos sugeria benefícios mais à frente (tipo 10 anos) e muito focados em alguns cânceres, especialmente colorretal, só que a idade muda o jogo. Em adultos mais velhos, os mecanismos (inflamação, coagulação, microambiente tumoral, fragilidade do organismo) podem fazer a interferência virar efeito colateral de contexto, não “proteção”. Então devo largar a aspirina? O ponto é: não faz sentido começar aspirina por conta própria “para prevenir câncer” depois dos 65/70. Isso conversa com recomendações atuais que já ficaram mais conservadoras com aspirina em prevenção primária (sem doença cardiovascular prévia), por causa do balanço risco–benefício. Se você já usa aspirina por orientação (ex.: indicação cardiovascular), o caminho é simples:converse com seu médico antes de mudar qualquer coisa. A prevenção que dá resultado real Quando a “pílula mágica” perde força, o básico volta a ser protagonista: É menos sexy, mas muito mais real. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Como a semaglutida passou de remédio para emagrecer a aliada contra infarto
Por um tempo, a conversa sobre semaglutida ficou presa numa métrica preguiçosa: quantos quilos desceram. Só que o jogo está mudando. Um megaestudo chamado SELECT, com mais de 17 mil adultos, apontou um recado bem direto: o uso de semaglutida foi associado a uma redução relevante de eventos cardiovasculares (como infarto e derrame). E o ponto mais interessante é que esse efeito não depende só do peso perdido. Se não é só emagrecer, o que a semaglutida faz com o coração? A semaglutida é um agonista de GLP-1. No dia a dia, isso aparece como: Mas o coração não “agradece” porque você trocou um número na balança. O coração “agradece” quando o corpo para de operar em modo inflamação crônica e quando você mexe no que mais importa no risco cardiometabólico: gordura visceral e cintura. Cintura é um marcador mais honesto do que peso Aqui entra uma das viradas mais úteis dessa discussão: perder barriga pode dizer mais sobre risco cardiovascular do que perder peso total. No SELECT, apareceu uma relação do tipo: a cada 5 cm a menos de cintura, o risco cardiovascular caía em média 4%. É quase um tapa na cara do “foco no espelho”. Porque o corpo pode perder peso de vários jeitos. Mas quando a cintura desce, geralmente desce junto um pedaço do risco. O número que fez o mercado prestar atenção Outro dado que virou headline: em participantes sem diabetes, o uso de semaglutida foi associado a até 20% menos eventos cardiovasculares. E isso ajuda a explicar por que o papo está migrando de “remédio para emagrecer” para “ferramenta de prevenção cardiometabólica”. Não é um milagre. É um reposicionamento do que a gente mede como “resultado”. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Rede de pilates cresce no Brasil ao tratar bem-estar como rotina urbana

O que começou em 2009 como um estúdio de pilates na Zona Norte de São Paulo hoje ajuda a explicar um fenômeno maior: o wellness deixou de ser exceção e virou hábito. A Pure Pilates cresceu, sim. Mas mais do que números, o que ela fez foi normalizar o cuidado com o corpo na agenda de milhares de pessoas. Hoje, são quase 400 unidades espalhadas pelo Brasil, levando uma prática antes vista como elitizada para o cotidiano urbano. E isso muda o jogo da saúde preventiva. Pilates como linguagem universal de bem-estar Durante muito tempo, o pilates foi associado à reabilitação ou a um público muito específico. A Pure ajudou a reposicionar a prática como algo mais amplo: postura, força, respiração, consciência corporal e longevidade. Não é sobre “treinar pesado”.É sobre treinar melhor. Em um país onde dor nas costas, sedentarismo e estresse crônico viraram padrão, o pilates entra como uma resposta silenciosa, mas consistente, ao desgaste da vida moderna. A tecnologia veio pra ajudar Aqui, tecnologia não aparece como gadget ou promessa futurista. Ela entra como suporte para algo simples e poderoso: frequência. Agendar aula sem fricção, lembrar o aluno, ajustar comunicação, manter o vínculo. Tudo isso ajuda a resolver o maior desafio do wellness: continuar. No fim, saúde não se constrói em picos, mas sim com repetição. Acesso é parte do cuidado Quando o pilates vira acessível, ele deixa de ser “tratamento” e passa a ser prevenção. Com preços mais próximos da realidade urbana e parcerias que colocam a prática dentro do ecossistema de benefícios corporativos, a Pure amplia o acesso a uma ferramenta que impacta diretamente mobilidade, dor crônica e qualidade de vida. Pessoas cuidando de pessoas Nenhuma experiência de bem-estar funciona sem gente preparada. E pilates é toque, escuta, ajuste fino. A formação contínua de instrutores garante que cada aula seja mais do que exercício: seja presença. Um espaço onde o corpo desacelera, aprende e se reorganiza. Num mundo acelerado, isso vale ouro. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Descubra as verdadeiras causas da enxaqueca

Se você ainda coloca enxaqueca na gaveta do “tome um remédio e dorme”, a ciência já mudou essa conversa. Enxaqueca é um transtorno neurológico crônico, com componente genético e mecanismos biológicos bem definidos. Traduzindo: não é frescura, não é “estresse demais”, e não é só dor de cabeça. E a melhor parte dessa história é simples.A medicina finalmente entendeu melhor o que está acontecendo no cérebro durante a crise. E isso está mudando o jogo dos tratamentos. O que rola no cérebro quando a crise começa Dois nomes aparecem como protagonistas: 1) Depressão Cortical Alastrante (CSD)Pensa numa “onda elétrica” que atravessa o cérebro devagar. Ela bagunça o funcionamento normal e acende uma cascata inflamatória. Em muita gente, isso conversa direto com sintomas como aura, sensibilidade à luz e aquele corpo inteiro reclamando. 2) CGRP (o mensageiro da dor)Nesse processo, o corpo libera CGRP, uma molécula que pode dilatar vasos e sensibilizar as vias de dor. Aí vem o pacote completo: dor pulsante, náusea, fotofobia, irritação com som, cheiro, tudo. Ou seja: não é “uma dor”. É um sistema inteiro disparando. A virada de chave: da genética para o alvo certo Enxaqueca tem cara de família por um motivo.Estudos apontam hereditariedade alta (na casa de até 60%) e mais de 120 variações genéticas já associadas ao transtorno. Mas o salto aconteceu quando a ciência parou de tratar “a dor” e começou a tratar o mecanismo. Com o CGRP no centro do mapa, surgiram medicamentos que bloqueiam especificamente essa molécula (ou seu receptor). Resultado? Em estudos com centenas de pacientes, as novas terapias mostraram reduções grandes na frequência das crises ao longo de meses. Não é cura mágica.É precisão. E o que podemos fazer com essa informação? Esse avanço abre uma avenida além do remédio: Enxaqueca vai deixando de ser sentença e virando condição gerenciável. E isso muda a vida. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Entenda o plano ousado da Cimed para faturar R$ 10 bilhões

A Cimed apertou o acelerador e deixou claro o tamanho da ambição: dobrar o jogo e chegar em R$ 10 bilhões de faturamento até 2030, com uma parada obrigatória no caminho: R$ 5 bilhões já em 2026. O nome do plano é “Nova Era”. E ele tem uma mensagem simples: não é mais só sobre remédio. É sobre rotina, consumo diário e bem-estar em escala. A fórmula: comprar, expandir e lançar Pra sustentar esse salto, a estratégia mistura três coisas que funcionam quando casam bem: aquisições, expansão operacional e novos produtos. O movimento que diz muito sobre isso foi a compra da Ice Fresh, fábrica de higiene bucal em Bauru (SP), com capacidade de produzir 5 milhões de unidades por mês. Do remédio ao lifestyle: “se eu não estiver no seu dia, eu não existo” A virada aqui é diversificação com intenção. A empresa quer entrar de vez em cuidados pessoais com a marca Super, mirando itens que moram no banheiro de qualquer pessoa: desodorante, shampoo, protetor solar, a partir de 2026. E tem outra camada, mais cultural: a ponte com audiência jovem via criadores e colabs. Exemplo: parceria com o Toguro pra desenvolver um produto antiressaca. Você pode amar ou odiar a ideia. Mas dá pra entender a lógica: wellness, hoje, não é só ciência e bula. É também comportamento, hábito e linguagem de internet. Plano grande exige estrutura grande A Cimed também está colocando dinheiro onde a promessa está: O recado por trás da estratégia O futuro do wellness é híbrido: a credibilidade e escala da indústria, com a agressividade de marca de consumo e a agilidade do marketing digital. No fim, a lição é direta: se o consumidor está dividindo a vida entre farmácia e feed, a marca que quiser crescer vai ter que dominar os dois. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Médicos viram alvo no Irã por atenderem manifestantes feridos
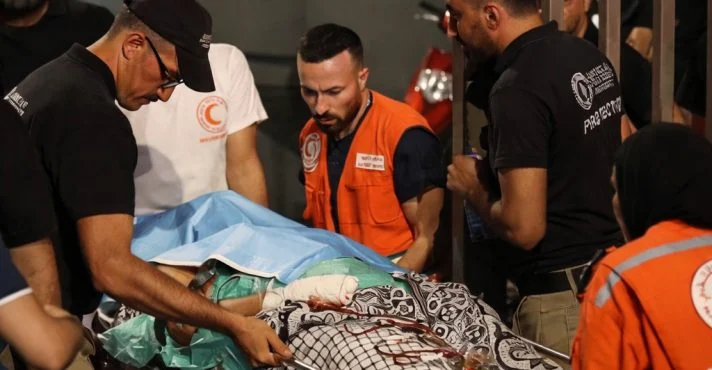
Tem coisa que deveria ser intocável em qualquer país: socorro médico. Mas, no Irã, relatos recentes indicam que profissionais de saúde estão sendo presos após atenderem manifestantes feridos durante a repressão a protestos, inclusive com denúncias de hospitais sob vigilância e atendimento improvisado fora do sistema formal. O caso que virou símbolo Um dos nomes que mais aparece nas denúncias é o do cirurgião Alireza Golchini, de 52 anos, da cidade de Qazvin. Segundo organizações de direitos humanos, ele foi acusado de moharebeh (frequentemente traduzido como “guerra contra Deus”), uma tipificação que pode levar à pena de morte no país. A mensagem por trás disso é simples e brutal: se você tratar o ferido “errado”, vira inimigo do Estado. O que as entidades médicas estão dizendo Há também uma reação pública de profissionais dentro do país, reforçando o óbvio: prestar atendimento não é crime, é dever ético, legal e humanitário. A resposta dos EUA entra no tabuleiro Em paralelo, o Departamento de Estado dos EUA pressionou pela libertação de médicos detidos, enquanto Donald Trump elevou o tom com ameaças de “consequências” caso execuções avancem. Do lado iraniano, o presidente do Parlamento Mohammad Bagher Ghalibaf disse à CNN que o país estaria aberto a conversar, mas apenas se for algo “genuíno”, não imposto. E soltou uma frase que viraliza fácil: Trump pode começar uma guerra, mas não controla como ela termina. A Europa aperta o cerco A União Europeia decidiu classificar a Guarda Revolucionária do Irã (IRGC) como organização terrorista, em reação à repressão. A medida piorou de vez a tensão diplomática e gerou retaliação do Irã contra forças europeias. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Paciente sobrevive 48 horas sem pulmões nos Estados Unidos
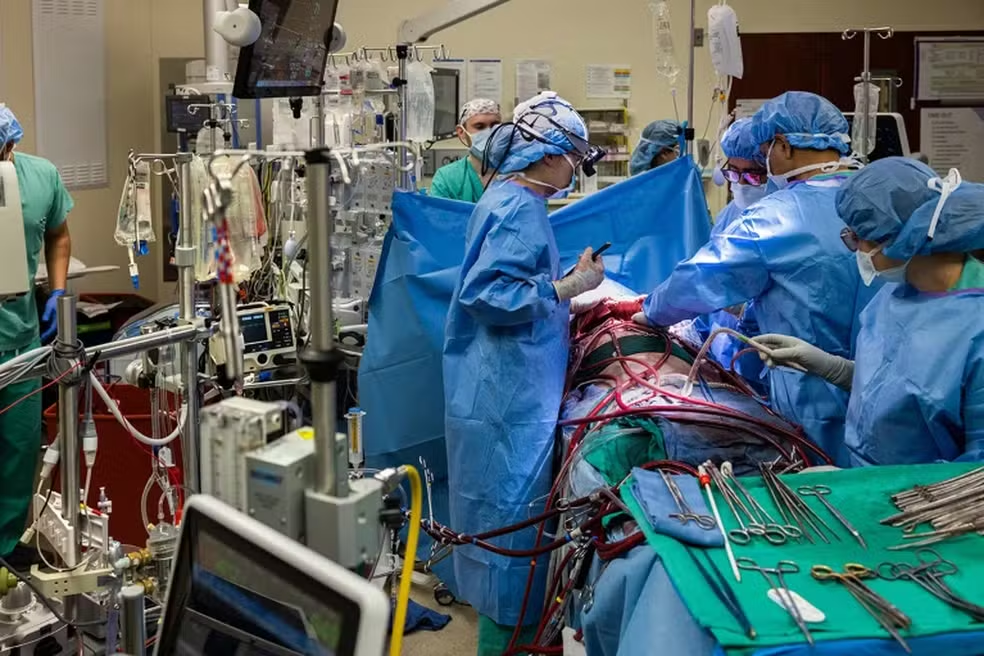
Tem história que parece ficção científica. Até virar caso clínico publicado. Cirurgiões da Universidade Northwestern conseguiram manter um paciente vivo por mais de 48 horas sem nenhum pulmão. O relato foi publicado na revista Med, do grupo Cell Press, e já é tratado como um marco para a medicina intensiva. O que aconteceu, na prática? O paciente, um homem de 33 anos, previamente saudável, começou com algo banal: gripe.Em poucos dias, o quadro virou pneumonia necrosante, depois sepse generalizada, falência de múltiplos órgãos e parada cardíaca. A bactéria envolvida, Pseudomonas aeruginosa, era resistente a todos os antibióticos conhecidos, inclusive os de “última linha”.Resultado: os pulmões começaram literalmente a se liquefazer. Acontece que o pulmão virou um problema Em casos graves de insuficiência respiratória, a medicina costuma manter suporte intensivo e esperar recuperação. Mas aqui, isso não era mais opção. Os médicos chegaram a uma conclusão dura:os pulmões deixaram de ser órgãos doentes e passaram a ser o principal foco da infecção, alimentando a falência do resto do corpo. O único caminho possível era um transplante duplo de pulmão.Mas havia um problema enorme: o paciente não sobreviveria à cirurgia naquele estado. Então os médicos tiveram que tomar uma decisão extrema retirar completamente os dois pulmões antes do transplante. Isso quase nunca é feito porque, sem os pulmões, o coração perde um “amortecedor” essencial da circulação. Em minutos, isso pode causar colapso cardíaco e morte. Para contornar esse limite fisiológico, os cirurgiões criaram algo novo. É a partir daí que o pulmão artificial se torna decisivo. A equipe desenvolveu o Total Artificial Lung (TAL), um sistema que vai além da ECMO tradicional. Ele não só oxigena o sangue, mas reproduz o papel dos pulmões na dinâmica da circulação, protegendo o coração. Duas inovações foram chave: Para evitar que o coração “caísse” dentro do tórax após a retirada dos pulmões, os médicos usaram suportes internos temporários e reconstruíram o pericárdio. O resultado foi imediato O choque séptico regrediu, a pressão arterial estabilizou, os marcadores de estresse celular normalizaram e os medicamentos de suporte puderam ser suspensos O paciente ficou 48 horas sem pulmões, sustentado apenas pelo sistema artificial.Quando os órgãos compatíveis chegaram, o transplante foi realizado com sucesso. Hoje, dois anos depois, ele vive de forma independente e com excelente função pulmonar. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Ozempic e Mounjaro viram alvo de investigação no Reino Unido após relatos de pancreatite e mortes
Quando um remédio vira “fenômeno”, ele ganha duas coisas ao mesmo tempo: escala… e desconfiança. O Reino Unido abriu uma investigação para entender relatos de pancreatite aguda associados a medicamentos da classe GLP-1, como Ozempic e Mounjaro. Segundo a MHRA (a agência reguladora britânica), já são cerca de 400 notificações de complicações pancreáticas graves registradas no sistema Yellow Card, incluindo pelo menos 10 mortes confirmadas. O que é pancreatite aguda, na prática? É uma inflamação súbita do pâncreas. Pode vir com dor abdominal forte, náusea e febre. Muitas vezes exige hospitalização. Em alguns casos, evolui para quadros bem mais graves. Ou seja: não é “efeito colateral chato”. É um alerta que, quando aparece, pede resposta rápida. Por que isso está acontecendo? Ainda não existe uma conclusão fechada, mas a MHRA levantou um ponto importante: genética pode influenciar como cada corpo reage a certos medicamentos. E o desafio é justamente mapear quem entra em qual grupo, antes do problema acontecer. O que as farmacêuticas estão dizendo A Lilly (Mounjaro) afirmou que segurança é prioridade e que monitora os relatos. A Novo Nordisk (Ozempic/Wegovy) reforçou que os medicamentos devem ser usados apenas nas indicações aprovadas, com acompanhamento médico, e que o balanço benefício-risco segue positivo, além de apoiar novas pesquisas. O que muda para quem já esta usando? Isso não é um “fim do Ozempic”. É o processo normal quando um produto entra em uso massivo: mais gente usando = mais eventos raros aparecendo = mais dados = mais regras e rastreio. A discussão real aqui é: como transformar esse boom em uso mais seguro, com indicação correta, acompanhamento e leitura séria de sinais do corpo. Se você usa GLP-1 e sente dor abdominal intensa, náusea persistente ou febre, isso é assunto para médico, não para “depois eu vejo”. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Surto de vírus Nipah deixa Índia em estado de alerta

Não é outra pandemia, mas também não é “só mais um vírus”. Casos recentes do vírus Nipah envolvendo dois profissionais de saúde na Índia colocaram autoridades sanitárias de vários países asiáticos em estado de atenção. As infecções aconteceram no estado de Bengala Ocidental, em dezembro, e evoluíram rápido para complicações neurológicas. Segundo a Organização Mundial da Saúde, ambos foram isolados no início de janeiro. O ponto-chave até agora: 196 pessoas foram rastreadas e nenhuma testou positivo. O risco global segue classificado como baixo, mas aeroportos em países como Singapura e Tailândia já retomaram protocolos de vigilância que lembram os tempos da Covid. Tá, mas o que é o vírus Nipah? O Nipah não é novo. Ele foi identificado em 1998, na Malásia, e pertence à categoria dos vírus zoonóticos, aqueles que saltam de animais para humanos. O principal reservatório são morcegos frugívoros. Em alguns surtos, porcos também entraram na equação, facilitando a transmissão para pessoas. O quadro clínico é traiçoeiro:pode ir de assintomático até encefalite grave, uma inflamação no cérebro com alta taxa de letalidade. Segundo a OMS, a mortalidade varia entre 40% e 75%, dependendo da rapidez do diagnóstico e da estrutura do sistema de saúde local. Por que isso não virou um pânico global? A transmissão entre humanos é rara e, quando acontece, costuma ficar restrita a ambientes hospitalares ou contatos muito próximos, como familiares. Não há registros de disseminação internacional via viagens aéreas. Isso reduz drasticamente o risco de um cenário pandêmico. Ou seja: é um vírus perigoso, mas não é eficiente em se espalhar. Mas o vírus tem um problema sério… Apesar do risco controlado, o Nipah tem um problema sério: não há vacina nem tratamento específico aprovado. O manejo hoje é básico e pesado:isolamento, suporte clínico e monitoramento rigoroso dos sintomas. Regiões como o estado indiano de Kerala já enfrentaram vários surtos e são consideradas zonas de alto risco. Até dezembro de 2025, estima-se que o vírus tenha causado cerca de 750 infecções e 415 mortes no mundo. A boa notícia é que a ciência está se mexendo. A CEPI já financia estudos clínicos para o desenvolvimento de uma vacina. Até lá, o jogo é outro: contenção rápida, vigilância constante e cooperação internacional. No mundo pós-Covid, ignorar sinais pequenos não é mais uma opção. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
Revolução histórica: Brasileira ajuda 6 pacientes paraplégicos a recuperarem seus movimentos

Durante décadas, a medicina tratou lesões na medula espinhal como um ponto final. A mensagem implícita era dura: o dano aconteceu, agora é aprender a conviver com ele.A pesquisa liderada pela bióloga brasileira Tatiana Coelho de Sampaio questiona exatamente esse limite. Professora e pesquisadora da Universidade Federal do Rio de Janeiro, Tatiana passou mais de 25 anos estudando a matriz extracelular e o comportamento dos neurônios. O resultado desse trabalho de longo prazo atende pelo nome de polilaminina. Uma molécula experimental que está mudando o jeito como a ciência enxerga a paralisia. O que é a polilaminina, na prática? Durante o desenvolvimento embrionário, uma proteína chamada laminina funciona como um “GPS biológico”, ajudando neurônios a se conectarem corretamente. A polilaminina é uma versão recriada em laboratório dessa proteína. Ela pode ser obtida a partir de proteínas extraídas da placenta humana e aplicada diretamente na área lesionada da medula espinhal. A hipótese é simples e poderosa: reativar caminhos neurais que o corpo parou de usar, estimulando a reorganização dos circuitos nervosos. Não é sobre milagres. É sobre neuroplasticidade guiada. O que os testes iniciais mostram? Na fase experimental, alguns pacientes tratados com polilaminina apresentaram recuperação parcial ou até total de movimentos antes perdidos por lesões na medula. Relatos preliminares indicam retorno de sensibilidade e mobilidade em voluntários com paraplegia ou tetraplegia. Algo que, até pouco tempo atrás, era tratado como altamente improvável pela medicina convencional. Ainda não é tratamento disponível. Ainda não é protocolo clínico padrão.Mas é um sinal claro de que o “irreversível” talvez não seja tão definitivo assim. Ciência brasileira, escala industrial O desenvolvimento da polilaminina acontece em parceria com o laboratório Cristália, que já aporta estrutura, investimento e suporte científico para avançar as próximas etapas. O próximo passo é regulatório: a aprovação da ANVISA para o início de ensaios clínicos mais amplos, envolvendo um número maior de pacientes e critérios rigorosos de segurança e eficácia. É aqui que a ciência de bancada começa a encostar na vida real. Por que isso importa tanto? Porque esse projeto não fala só de mobilidade. Ele fala de autonomia, qualidade de vida e futuro funcional para milhares de pessoas que hoje convivem com a paralisia. É a ciência brasileira mostrando que longevidade não é apenas viver mais.É recuperar possibilidades que pareciam perdidas. Ainda é começo. Mas alguns começos mudam tudo. 📩 Jornal FitFeed Para acompanhar o mundo de saúde e bem-estar pelo nosso jornal 🧬 👉 Inscreva-se aqui
